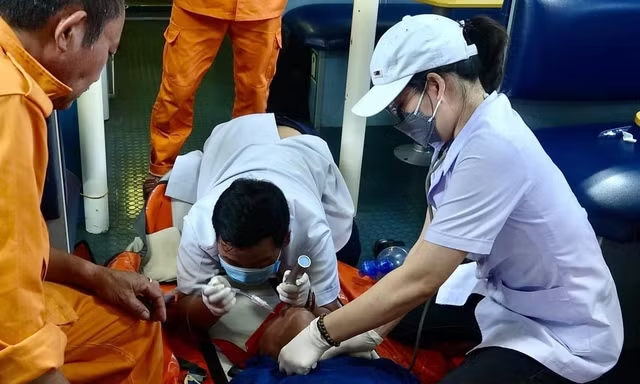
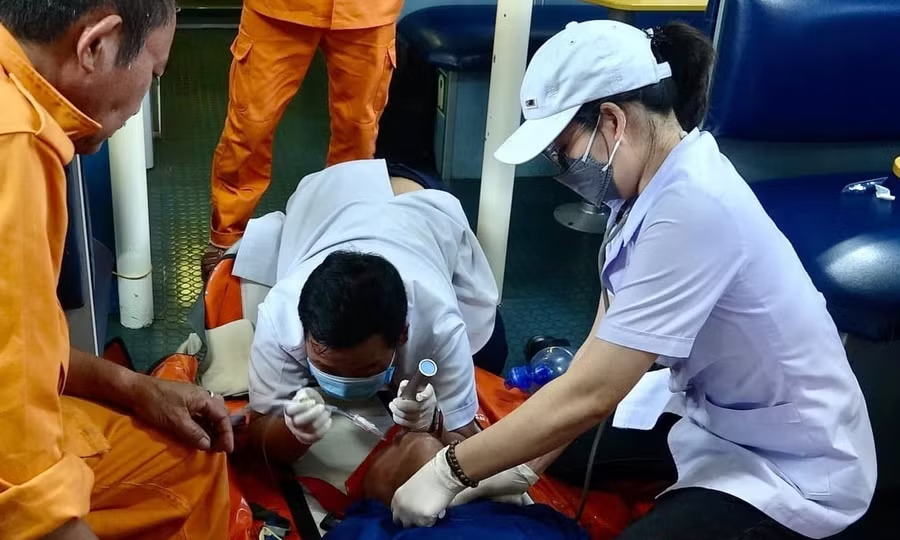
Ngày 15/5 BS-CKI Nguyễn Hữu Bút, Khoa Phẫu thuật – Gây mê hồi sức (ICU) Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ cho biết, khi nhập viện, bệnh nhi mê sâu, đồng tử hai bên co nhỏ chỉ còn khoảng 1,5mm.
Kết quả chụp CT sọ não cho thấy bệnh nhi bị xuất huyết vùng đồi thị – nhân bèo bên phải, máu tràn não thất gây chèn ép cấp tính lên não. Đặc biệt, hình ảnh CTA phát hiện một đám rối dị dạng động – tĩnh mạch não phức tạp, nhận máu từ động mạch não giữa phải và dẫn lưu về tĩnh mạch não sâu. Đây chính là nguyên nhân gây ra tình trạng xuất huyết não ồ ạt ở bệnh nhi.
Theo các bác sĩ, AVM là dị dạng mạch máu não hiếm gặp nhưng cực kỳ nguy hiểm. Các mạch máu bất thường này có thể vỡ bất cứ lúc nào, gây xuất huyết não cấp, đột quỵ, tổn thương thần kinh nặng nề hoặc tử vong. Ở trẻ em, việc chẩn đoán và điều trị càng khó khăn hơn do bệnh ít gặp, diễn tiến nhanh và đòi hỏi sự phối hợp chuyên sâu giữa nhiều chuyên khoa.
Trước tình huống “ngàn cân treo sợi tóc”, bệnh viện lập tức kích hoạt hội chẩn đa chuyên khoa và các bác sĩ thống nhất triển khai can thiệp kép để cứu bệnh nhi.
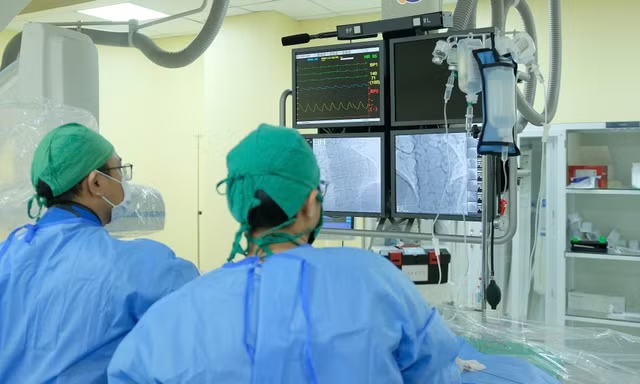
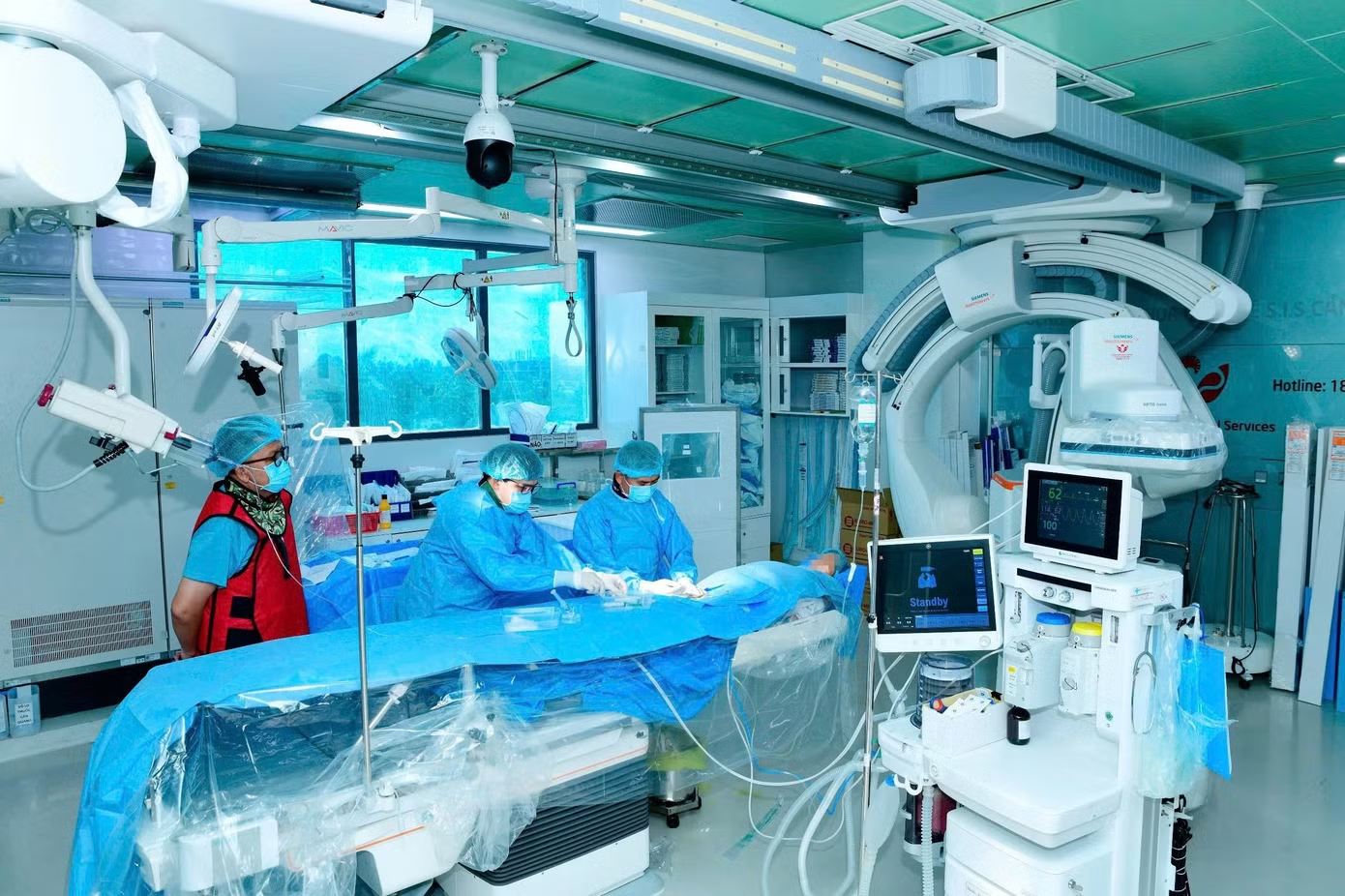
Giai đoạn đầu, ê-kíp can thiệp mạch máu não DSA tiến hành gây tắc dị dạng mạch máu nhằm cầm máu khẩn cấp, ngăn tình trạng xuất huyết tiếp diễn trước khi bước vào phẫu thuật.
BS.CKII Nguyễn Lưu Giang – Trưởng Đơn vị DSA cho biết đây là ca bệnh rất khó vì bệnh nhi còn quá nhỏ tuổi, tổn thương mạch máu não phức tạp và nguy cơ tử vong rất cao.
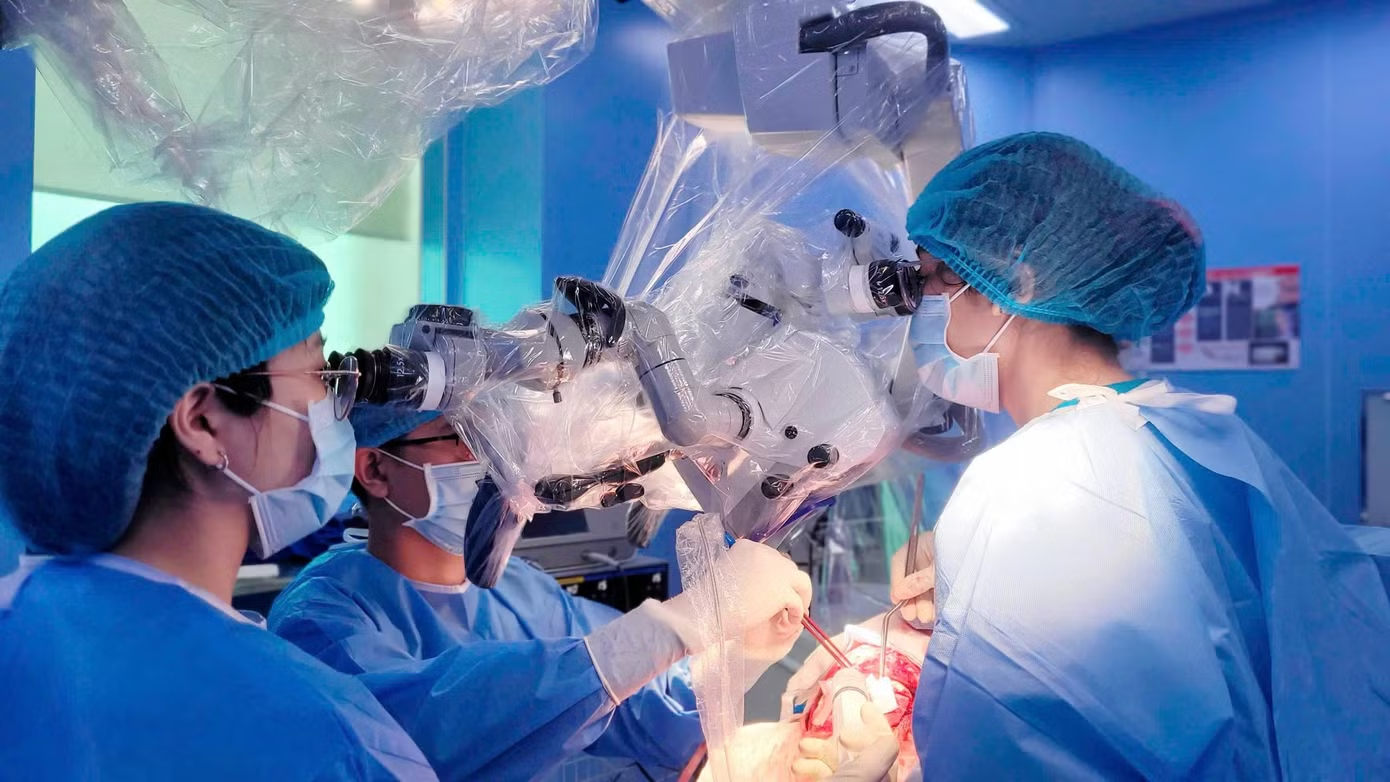
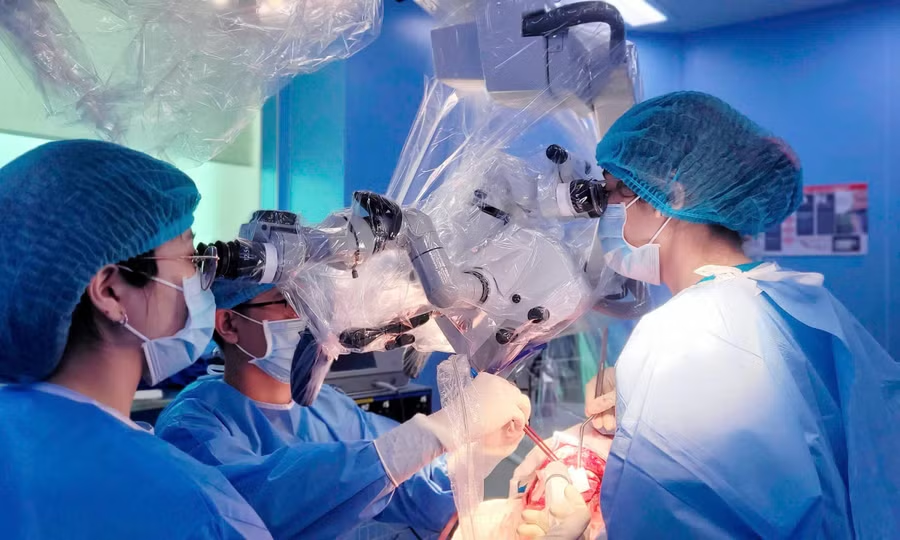
Sau khi can thiệp tắc mạch thành công, thách thức đối với các bác sĩ ngoại thần kinh là phải nhanh chóng lấy khối máu tụ đang chèn ép não nhưng vẫn hạn chế tối đa tổn thương mô não lành, giảm nguy cơ di chứng nặng cho bệnh nhi.
BS.CKI Nguyễn Quang Hưng – Trưởng đơn vị Phẫu thuật thần kinh cho biết ê-kíp đã ứng dụng đồng thời nhiều công nghệ hiện đại như định vị máu tụ 3D, hệ thống Navigation định vị thần kinh và vi phẫu thuật không cắt vén não để tiếp cận chính xác vị trí tổn thương.
“Nhờ hệ thống công nghệ cao hỗ trợ, chúng tôi có thể tiếp cận khối máu tụ với độ chính xác cao, hạn chế tối đa tổn thương nhu mô não lành trong quá trình phẫu thuật”, BS Hưng nói.
Ca mổ diễn ra trong áp lực lớn bởi mỗi phút chậm trễ đều có thể khiến não tổn thương nặng nề hơn. Sau phẫu thuật, bệnh nhi tiếp tục được chuyển về khoa hồi sức tích cực trong tình trạng mê an thần, thở máy qua nội khí quản.
Trong 5 ngày tiếp theo, các bác sĩ triển khai hàng loạt biện pháp hồi sức chuyên sâu gồm hỗ trợ hô hấp, chống phù não, chăm sóc dẫn lưu não thất, phòng ngừa nhiễm trùng và tập vận động sớm nhằm giúp bệnh nhi phục hồi chức năng thần kinh.
Sau nhiều ngày điều trị tích cực, bệnh nhi bắt đầu có những tín hiệu hồi phục khả quan, có thể nhận biết khi được gọi, thực hiện được y lệnh, tự thở tốt và được rút nội khí quản.
Theo các chuyên gia, đột quỵ trẻ em hiện vẫn là thách thức lớn đối với nhiều cơ sở y tế bởi bệnh hiếm gặp, dễ chẩn đoán muộn và đòi hỏi hệ thống cấp cứu chuyên sâu. Trong khi đó, không ít bệnh viện còn thiếu bác sĩ chuyên sâu về can thiệp thần kinh nhi, ngoại thần kinh nhi cũng như trang thiết bị công nghệ cao phục vụ điều trị.
Các bác sĩ khuyến cáo, dù hiếm gặp nhưng trẻ em vẫn có thể bị đột quỵ hoặc xuất huyết não do dị dạng mạch máu bẩm sinh. Khi trẻ xuất hiện các dấu hiệu bất thường như đau đầu dữ dội, nôn ói, yếu tay chân, méo miệng, co giật hoặc lơ mơ, gia đình cần nhanh chóng đưa trẻ đến cơ sở y tế chuyên sâu để được cấp cứu kịp thời, tránh bỏ lỡ “thời gian vàng” cứu não.