Thực tế này phản ánh một nghịch lý trong y học hiện đại: phần lớn nguy cơ di truyền không đến từ những trường hợp đã được nhận diện, mà đến từ những cá thể “bình thường” “ẩn giấu” trong cộng đồng – nơi các đột biến gen âm thầm tồn tại nhưng có khả năng “gây hại” qua con đường di truyền nhiều thế hệ.
Điều này đặt ra một câu hỏi lớn: vì sao những cặp vợ chồng khỏe mạnh, không có tiền sử bệnh trong gia đình, vẫn có thể sinh con mắc bệnh?
Nguy cơ tiềm ẩn từ “người lành mang gen bệnh”
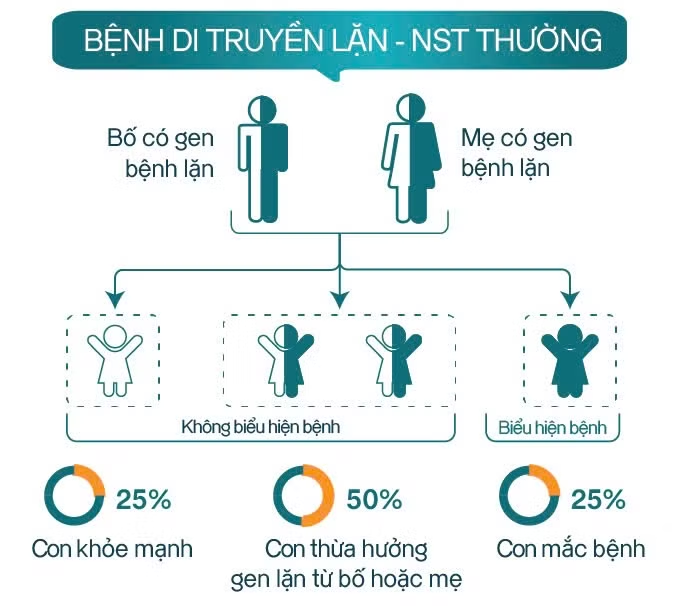
Các bệnh di truyền lặn đơn gen thường chỉ biểu hiện khi trẻ nhận cả hai bản sao gen đột biến từ cha và mẹ. Điều này đồng nghĩa với việc phần lớn nguy cơ không chỉ nằm ở người bệnh, mà nằm ở nhóm “người lành mang gen bệnh” – những cá thể không có biểu hiện lâm sàng nhưng mang một bản sao gen đột biến.
Những bệnh lý thuộc nhóm này khá đa dạng, từ các bệnh rối loạn chuyển hóa, bệnh cơ – thần kinh đến các bệnh về máu.
Theo công bố quốc tế của Viện Di truyền Y học - Gene Solutions trên tạp chí Human Mutation, nhiều bệnh di truyền lặn đơn gen nghiêm trọng với tần suất người mang gen cao trong quần thể châu Á, bao gồm Thalassemia Alpha & Beta, teo cơ tủy sống (SMA), tăng sản thượng thận bẩm sinh, thiếu men G6PD, rối loạn chuyển hóa đường galactose, phenylketon niệu, bệnh Pompe…
Các dữ liệu này cho thấy gánh nặng di truyền không phải là vấn đề hiếm gặp, mà là một nguy cơ có tính phổ biến trong cộng đồng, đặc biệt tại các quốc gia châu Á – nơi đặc điểm di truyền quần thể có nhiều khác biệt so với phương Tây.
Những bệnh lý này âm thầm tồn tại trong cộng đồng ở nhóm đối tượng người lành mang gen bệnh. Những người này hoàn toàn khỏe mạnh nhưng có một bản sao gen đột biến và không có biểu hiện bất thường nên họ không biết mình mang nguy cơ có thể di truyền cho đời sau.
Theo quy luật di truyền, nếu cả hai vợ chồng đều mang cùng một gen bệnh, mỗi lần mang thai sẽ có 25% nguy cơ sinh con mắc bệnh, 50% khả năng con tiếp tục là người mang gen bệnh và 25% khả năng hoàn toàn không mang đột biến.
Từ gánh nặng cá thể đến thách thức y tế cộng đồng
Tại Việt Nam, mỗi năm có khoảng 8.000 trẻ sinh ra mắc bệnh tan máu bẩm sinh (Thalassemia) và từ 15.000 đến 30.000 trẻ bị thiếu men G6PD, cùng nhiều bệnh lý di truyền nguy hiểm khác.
Các bệnh này không chỉ nguy hiểm đến tính mạng, ảnh hưởng đến chất lượng sống của trẻ mà gia đình cũng đối mặt với nhiều áp lực lâu dài cả về kinh tế lẫn tinh thần. Điển hình, trẻ mắc Thalassemia thể nặng có thể phải truyền máu định kỳ suốt đời, đối mặt với biến chứng ứ sắt gây tổn thương gan, tim và hệ nội tiết. Chi phí điều trị có thể lên tới 300–500 triệu đồng mỗi năm, chưa kể đến các tác động về tâm lý, xã hội và năng suất lao động của gia đình.
Những con số và hệ lụy từ bệnh tật đặt ra thách thức lớn đối với gia đình và đối với hệ thống y tế - chính sách y tế công cộng, đặc biệt trong bối cảnh chi phí điều trị kéo dài và nhu cầu chăm sóc suốt đời. Trong dài hạn, gánh nặng này không chỉ dừng lại ở chi phí y tế, mà còn ảnh hưởng đến chất lượng nguồn nhân lực và phát triển kinh tế – xã hội.
Sàng lọc người lành mang gen bệnh: Xu hướng tất yếu trong y học chính xác
Trong bối cảnh đó, việc sàng lọc sớm người lành mang gen bệnh được nhiều tổ chức y khoa quốc tế như Hiệp hội Sản phụ khoa Hoa Kỳ (ACOG) và Hiệp hội Di truyền Y khoa Hoa Kỳ (ACMG) khuyến cáo nên thực hiện cho các cặp đôi chuẩn bị kết hôn hoặc chuẩn bị mang thai để có kế hoạch sinh con an toàn.
Đây được xem là một trong những chiến lược cốt lõi của y học dự phòng hiện đại – chuyển trọng tâm từ phát hiện bệnh sang nhận diện nguy cơ trước khi bệnh xảy ra.
Trong những năm gần đây, các nghiên cứu di truyền học tại Việt Nam và châu Á đã đóng vai trò quan trọng trong việc xây dựng cơ sở dữ liệu hệ gen đặc thù theo từng quần thể.
Một số nghiên cứu quy mô lớn do Viện Di truyền Y học – Gene Solutions thực hiện và công bố trên các tạp chí khoa học quốc tế đã góp phần làm rõ phổ biến thể gen và tần suất người mang gen của nhiều bệnh di truyền lặn đơn gen trong cộng đồng người Việt và châu Á.
Cụ thể, nghiên cứu trên Human Mutation (nguồn: https://pubmed.ncbi.nlm.nih.gov/34233069/) đã cung cấp dữ liệu khoa học quan trọng là nền tảng cho việc thiết kế các chương trình sàng lọc người lành mang gen bệnh phù hợp với đặc điểm di truyền của người Việt và các quần thể trong khu vực.
Bên cạnh đó, các nghiên cứu ứng dụng công nghệ giải trình tự gen thế hệ mới (NGS) kết hợp trí tuệ nhân tạo (AI) và thuật toán phân tích dữ liệu di truyền chuyên sâu đã chứng minh khả năng triển khai sàng lọc trên quy mô lớn với độ chính xác cao, đồng thời tối ưu chi phí – yếu tố then chốt để mở rộng tiếp cận trong cộng đồng.
Quan trọng hơn, các kết quả nghiên cứu này không dừng lại ở giá trị học thuật trong nghiên cứu, mà đã được chuyển hóa thành các giải pháp sàng lọc di truyền ứng dụng trong thực hành lâm sàng tại Việt Nam, góp phần phòng ngừa các bệnh di truyền nghiêm trọng ngay từ trước khi mang thai, đưa y học chính xác đến gần hơn với người dân.
Từ dữ liệu hệ gen đến phòng ngừa chủ động
Hiện nay, sàng lọc người lành mang gen bệnh có thể thực hiện thông qua một xét nghiệm máu đơn giản, cho phép phân tích hàng nghìn biến thể gen, dự báo chính xác nguy cơ liên quan đến các bệnh di truyền nghiêm trọng.
Việc phát hiện sớm nguy cơ giúp gia đình và bác sĩ có thể xây dựng kế hoạch phòng ngừa, lựa chọn phương pháp sinh bé phù hợp hơn như thụ tinh ống nghiệm (IVF) kết hợp sàng lọc phôi tiền làm tổ (PGT) hoặc xin trứng/tinh trùng không mang đột biến… cũng như chuẩn bị tài chính lẫn tâm lý cho hành trình điều trị và chăm sóc sau sinh hiệu quả hơn.
Ở góc độ lâm sàng, đây là bước tiến quan trọng giúp bác sĩ và bệnh nhân chuyển từ trạng thái “bị động điều trị” sang “chủ động quản lý nguy cơ”.

Hướng đến một hệ sinh thái y học dự phòng dựa trên dữ liệu
Sự kết hợp giữa nghiên cứu khoa học, dữ liệu hệ gen và các giải pháp sàng lọc hiện đại đang định hình một mô hình y học mới – nơi thông tin di truyền trở thành nền tảng hữu ích cho các quyết định y khoa.
Trong mô hình này, dữ liệu hệ gen không chỉ phục vụ chẩn đoán, mà còn đóng vai trò như một “hệ thống cảnh báo sớm” ở cấp độ quần thể, giúp định hướng các chiến lược phòng ngừa bệnh tật một cách chủ động và bền vững.
Việc xây dựng cơ sở dữ liệu di truyền đặc thù cho từng quốc gia, kết hợp triển khai các chương trình sàng lọc quy mô lớn, sẽ là chìa khóa để giảm thiểu gánh nặng bệnh di truyền, nâng cao chất lượng dân số và hướng tới một thế hệ tương lai khỏe mạnh hơn.