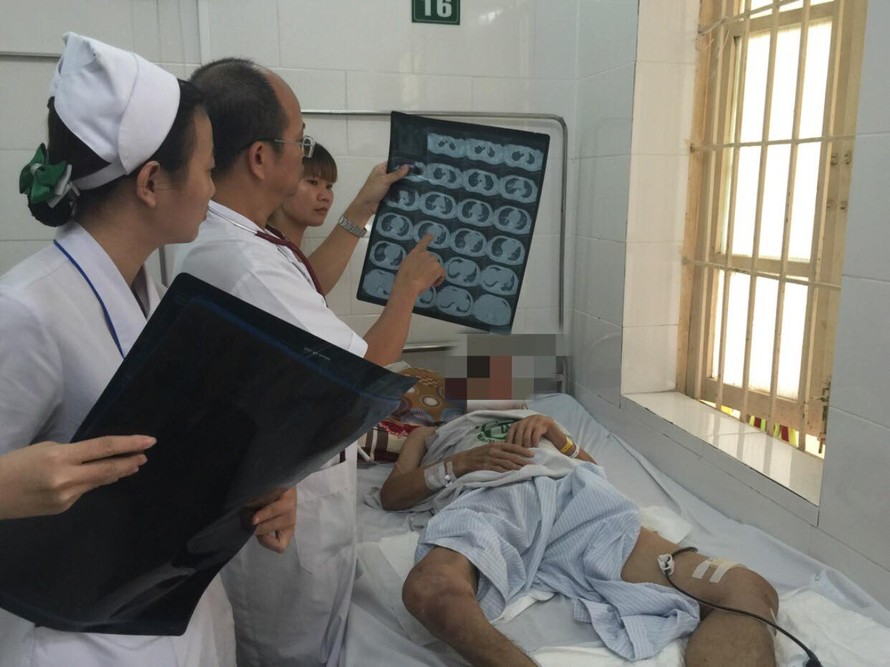
Ngày 14/8/2018, PGS.TS. Đỗ Duy Cường - Trưởng khoa Truyền nhiễm, Bệnh viện Bạch Mai xác nhận Khoa đã cho xuất viện một bệnh nhân mắc bệnh Whitmore trong tình trạng hết sức nguy kịch sau gần 2 tháng nằm viện.
Đó là bệnh nhân Bùi Văn S. (51 tuổi, ở Hòa Bình) có tiền sử đái tháo đường týp 2, trước vào viện 3 tuần có 1 vết xước ở chân, kèm theo sốt cao được chẩn đoán nhiễm trùng huyết, điều trị kháng sinh liều cao tại BVĐK tỉnh Hòa Bình 12 ngày nhưng không đỡ. Kèm theo đó, bệnh nhân xuất hiện một ổ áp xe nên được chuyển đến khoa Truyền nhiễm, bệnh viện Bạch Mai.
Theo BS. Nguyễn Quang Huy - Khoa Truyền nhiễm, Bệnh viện Bạch Mai là bác sĩ theo dõi và điều trị trực tiếp cho biết: Ngày 02/7, khi mới nhập viện bệnh nhân S. trong tình trạng sốt cao kèm theo ổ áp xe ở đùi. Với kinh nghiệm nghề nghiệp và những dấu hiệu chỉ điểm (bệnh nhân là nông dân, tiếp xúc với đồng ruộng; có tiền sử đái tháo đường; có tình trạng nhiễm khuẩn huyết nặng, áp xe cơ cộng với viêm phổi…) nên các bác sĩ tại Khoa Truyền nhiễm đã nghĩ đến bệnh nhân bị mắc một bệnh truyền nhiễm cấp tính nguy hiểm mang tên Whitmore (bệnh melioidossis) – căn bệnh bị “lãng quên” gần đây xuất hiện nhiều trở lại. Và kết quả cấy mẫu bệnh phẩm dương tính đúng như chẩn đoán ban đầu. Bệnh nhân được chuyển phác đồ điều trị đặc hiệu theo hướng bệnh Whitmore.
Khó khăn đặt ra là bệnh nhân đã được điều trị kháng sinh liều cao tại BV tuyến trước nhiều ngày không đỡ, cộng với việc tình trạng viêm và ổ áp xe ngày càng tăng nặng. Tại đây, điều trị sang tuần thứ 2 nhưng bệnh nhân vẫn xuất hiện tình trạng sốt cao liên tục 39-40oC, khó thở tăng lên vì viêm đông đặc phổi lan toả, phải hỗ trợ hô hấp, thở ô xy, ngoài ra các ổ áp xe vẫn lan rộng, ăn vào xương gây viêm xương, xét nghiệm cấy máu và mủ vẫn dương tính với vi khuẩn Whitmore.
Có thời điểm, gia đình đã nản vì tình trạng sức khoẻ suy sụp và kinh tế gia đình kiệt quệ nên xin cho bệnh nhân về để lo hậu sự song các y bác sĩ của khoa vẫn quyết tâm, thuyết phục gia đình và kiên trì cứu chữa cho bệnh nhân, sau khi hội chẩn nhiều lần nâng liều kháng sinh, kết hợp nhóm carbapenem, cotrimoxazole cùng với hội chẩn với nhiều chuyên khoa khác trong bệnh viện để cùng điều trị phối hợp: cơ xương khớp, nội tiết, hô hấp, huyết học, hồi sức tích cực,…
Đến ngày thứ 26, tình trạng bệnh nhân bắt đầu có dấu hiệu thuyên giảm và đáp ứng dần với điều trị. Với việc điều trị tích cực và phối hợp của nhiều chuyên khoa, đến ngày điều trị thứ 37, tình trạng nhiễm trùng đã được kiểm soát, bệnh nhân tỉnh táo, hết sốt. Sau gần 2 tháng nằm điều trị bệnh nhân đã ổn định và được xuất viện.
Theo PGS. TS. Đỗ Duy Cường, đây là một trong những ca Whitmore nặng nguy kịch, diễn biến kéo dài nhiều lúc tưởng chừng “bó tay” nhưng cuối cùng đã thành công nhờ sự kiên trì, quyết tâm điều trị và sự phối hợp của rất nhiều chuyên khoa trong bệnh viện. Từ đầu năm 2018 tới nay,
Khoa Truyền nhiễm - Bệnh viện Bạch Mai tiếp nhận khoảng 20 ca Whitmore nặng được chuyển đến chủ yếu từ các tỉnh phía Bắc và Bắc Trung bộ. Bệnh cảnh lâm sàng đa dạng phức tạp, bệnh nhân được nhập viện ở nhiều chuyên khoa khác nhau như hô hấp, cơ-xương-khớp, nội tiết, da liễu, ngoại khoa,... Do bệnh cảnh lâm sàng đa dạng nên bác sĩ thường chẩn đoán nhầm bệnh Whitmore với các bệnh khác như viêm phổi, lao phổi, áp xe cơ, nhiễm trùng huyết do các vi khuẩn khác như tụ cầu, liên cầu…
Tuy nhiên, ngay cả khi được khẳng định chẩn đoán, việc điều trị cũng hết sức khó khăn vì phải dùng kháng sinh (thường là nhóm ceftazidime hoặc carbapenem, cotrimoxazole) tấn công liều cao (6-8g Ceftazidim/ngày truyền tĩnh mạch) kéo dài liên tục trong ít nhất khoảng 2 tuần, sau đó dùng kháng sinh duy trì khoảng từ 3 đến 6 tháng nữa.
Nếu không được điều trị đúng liều, đúng phác đồ và theo dõi sát sao, bệnh dễ tái phát, sức khỏe suy kiệt dần và vẫn có thể tử vong dù đã được chẩn đoán đúng. Việc theo dõi điều trị bệnh kéo dài, lại tốn kém nên không ít bệnh nhân đã bỏ cuộc. Đây cũng là 1 trong là những nguyên nhân dẫn đến thất bại trong điều trị và tỷ lệ tử vong do Whitmore còn cao, lên tới 40%.
Whitmore là bệnh truyền nhiễm cấp tính nguy hiểm do vi khuẩn Burkholderia pseudomallei gây nên. Vi khuẩn này có trong đất, bùn và đường lây nhiễm chủ yếu do vùng da tổn thương tiếp xúc trực tiếp với vi khuẩn hoặc hít phải các hạt bụi đất chứa vi khuẩn này.
Bệnh được phát hiện ở Việt Nam từ những năm 50 của thế kỷ trước và lưu hành lẻ tẻ tại một số tỉnh phía Nam và bệnh này được xếp vào bệnh truyền nhiễm nguy hiểm bị “lãng quên”. Gần đây các ca bệnh được báo cáo có xu hướng gia tăng, cao điểm của các ca bệnh thường xảy ra vào mùa mưa tập trung từ tháng 7-11.
Người bệnh tiểu đường, bệnh phổi và bệnh thận mạn tính có nguy cơ dễ mắc bệnh này với các biểu hiện lâm sàng đa dạng: sốt cao, đau cơ, có các ổ nhiễm khuẩn trên da, áp xe cơ, áp xe gan lách, viêm phổi... Bệnh có thể gây tử vong nhanh nếu không được chẩn đoán đúng và điều trị kịp thời.